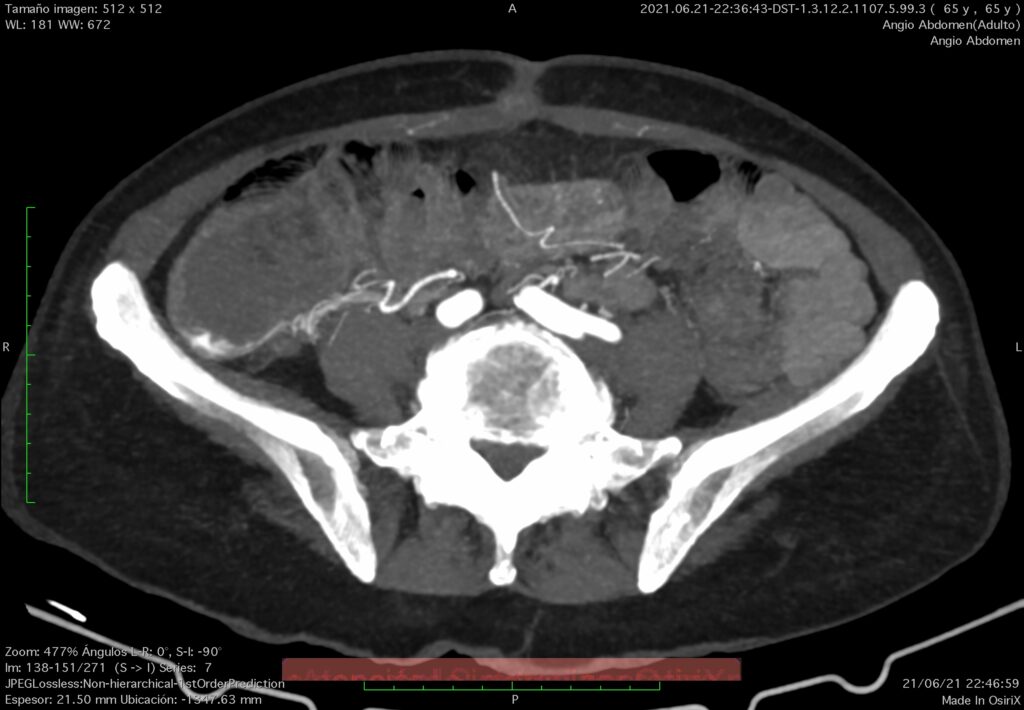
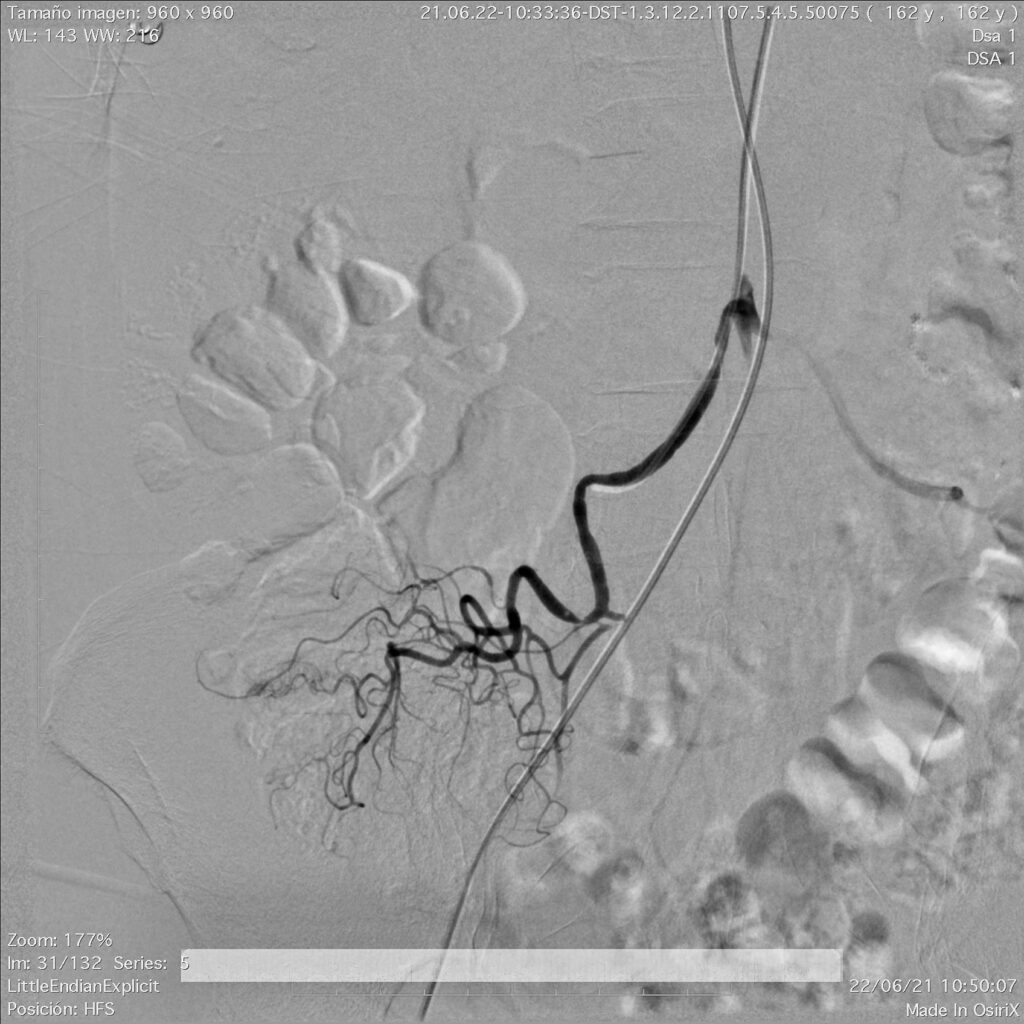
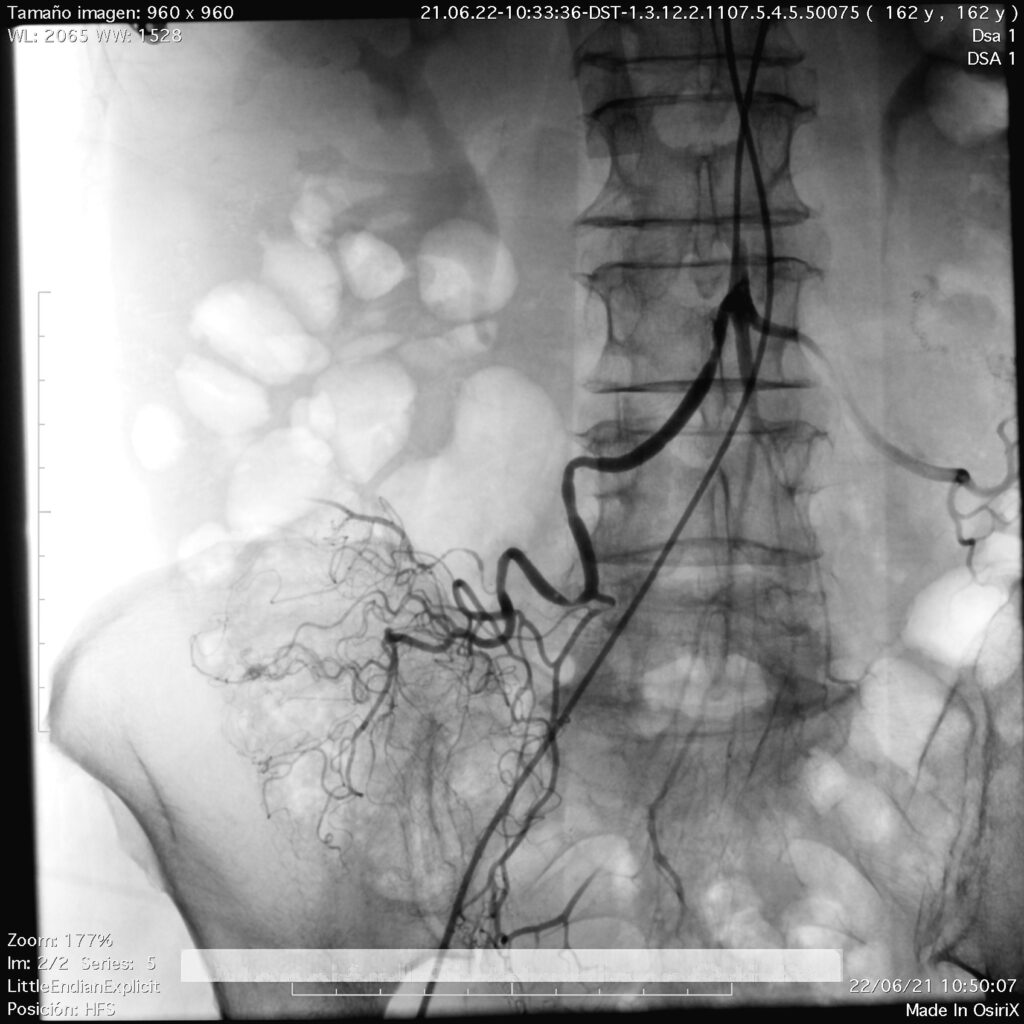
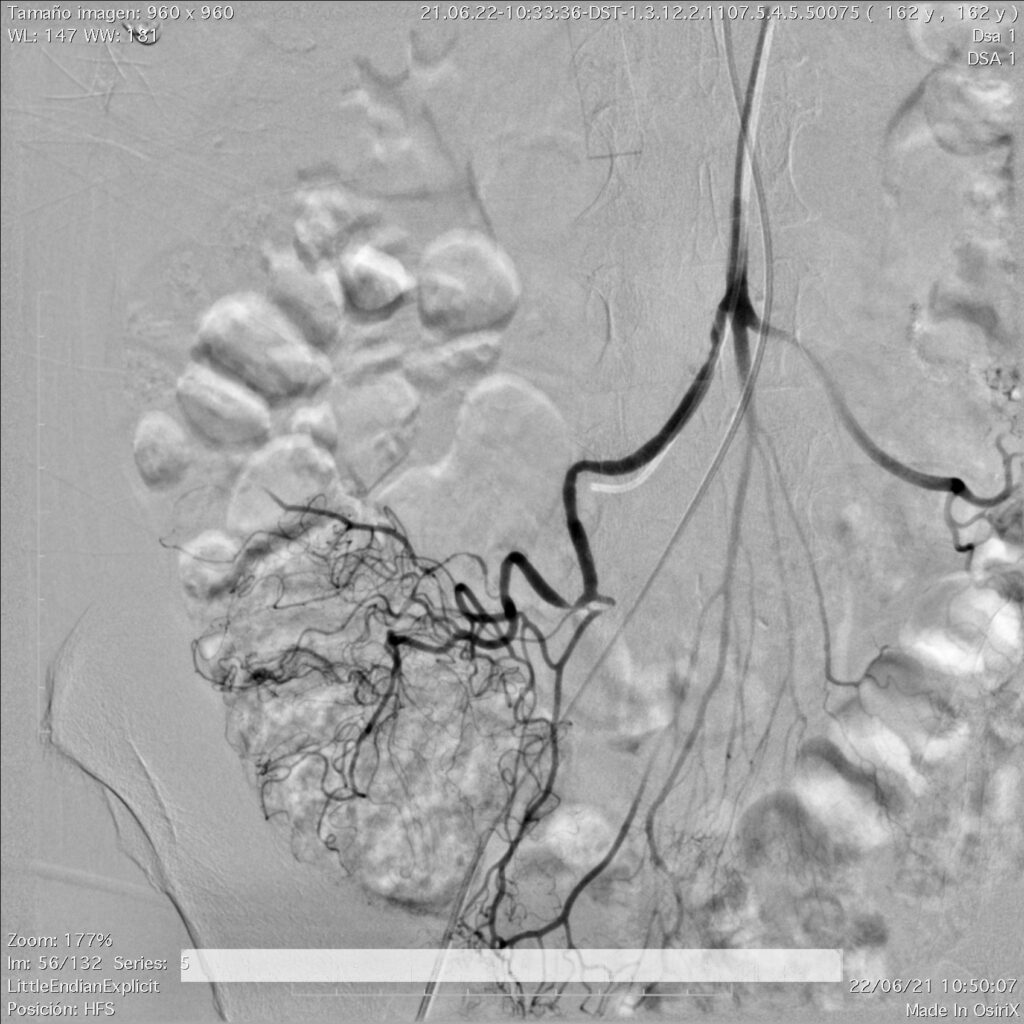
En esta ocasión, seguiré comentando la utilidad que brinda la arteriografía abdominal, como procedimiento de Radiología Intervencionista, en los pacientes con sangrado de tubo digestivo.
Para obtener la mayor cantidad de datos siempre se deben de evaluar las arterias que irrigan al tubo digestivo como son tronco celíaco y arterias mesentéricas superior e inferior con todas sus ramas; el orden en que se realicen las inyecciones selectivas variará de acuerdo con la patología de base y las observaciones provenientes de estudios ya realizados. Se debe de contar con conocimientos sólidos de la anatomía radiológica vascular normal del tubo digestivo, así como sus variables normales para alcanzar la mayor confiabilidad con este procedimiento.
Al ser un procedimiento dinámico, las observaciones deben de analizarse y evaluarse durante el momento de la realización, con el objeto de lograr resultados de excelencia para el diagnóstico final. Para fundamentar el diagnóstico es necesario realizar inyecciones selectivas en diversos vasos y obtener suficientes proyecciones de los trayectos vasculares a analizar. Es la evaluación preliminar la que indica el orden en el que se van a estudiar los territorios vasculares, pero nunca debe obviarse alguna zona, menos aún si en el momento del procedimiento se llega a descubrir una lesión. Durante la realización de la angiografía diagnóstica, el radiólogo intervencionista y el médico tratante deben decidir si se procede a efectuar un procedimiento terapéutico, lo anterior de acuerdo a los hallazgos angiográficos. El mismo catéter se llega utilizar para la inyección de fármacos vasoconstricciones (con el propósito de reducir el calibre de las arterias y tratar e detener con esto, la hemorragia) o materiales para embolización. Tras concluir, se analizan las imágenes, se estudia y se evalúa la anatomía, tratando de definir la normalidad de lo que se aprecia, se verifica la integridad de los trayectos vasculares y, en su caso, la utilidad del procedimiento terapéutico puesto en práctica.
Para que un estudio pueda ser considerado como normal, deben de identificarse los siguientes hallazgos en las imágenes:
No detectar alteraciones en el sitio de origen de las arterias, en su trayecto y en su calibre, pues este último debe de ir disminuyendo paulatinamente. Han de tenerse en cuenta las diferentes variantes anatómicas, sobre todo lo referente al origen de los vasos principales y las anastomosis, para no confundir éstas con colaterales patológicas.
La división en las diferentes ramas debe de ser evidente, con orden y sin interrupción brusca de los trayectos que condicionen áreas avasculares y no han de observarse vasos de neoformación. Es muy importante valorar que los contornos de los vasos sean nítidos.
El tiempo de circulación también debe de ser normal, sin áreas de retardo, tinción tisular persistente ni flujo venoso acelerado de tipo focal o segmentario que genere la duda sobre la presencia de fístulas arteriovenosas, malformaciones vasculares o neoplasias.
El retorno venoso debe ser simétrico, sin que se aprecien áreas de estancamiento o ausencia del medio de contraste inyectado.
Aunque se trata de procedimientos complementarios, la arteriografía tiene algunas ventajas sobre estudios de endoscopia, de tubo digestivo alto o del bajo, porque no se requiere tanta cooperación del paciente, ya que estará sedado durante el procedimiento, se puede realizar en pacientes muy enfermos, no necesita preparación especial, y por último, permite un diagnóstico certero a pesar del sangrado activo que ocupa la luz del tubo digestivo.
El éxito del estudio se calcula entre 14 a 72%, según diversos autores; estos porcentajes dependen del tipo de población estudiada, el tiempo entre el inicio de la hemorragia y la realización del estudio, y de la habilidad y preparación en la evaluación de la imágenes del Radiólogo Intervencionista que realiza el procedimiento.
La posibilidad de descubrir el foco hemorrágico en los casos agudos y masivos depende en gran medida de la extravasación del material de contraste inyectado; para visualizar el sangrado de origen arterial, la fuga debe de ser, de por lo menos 0.5 mL/min. Existen otras situaciones que limitan la posibilidad de demostrar el sitio de sangrado y son las siguientes:
1.- Sangrado de origen venoso
2. Errores al realizar el procedimiento, como son inyecciones en la arteria equivocada, inyección no selectiva, volúmenes y velocidad de inyección inadecuados y exclusión del sitio de sangrado dentro del campo de visión radiológica.
3. Desaparición temporal de la hemorragia por hipotensión (efecto vasovagal o pérdida excesiva de sangre) o por ser de carácter intermitente.
4. Control definitivo de la hemorragia.
También se debe tener presente que los antecedentes de hemorragia, transfusiones, hipotensión ortostática que esta se origina con los cambios de posición del paciente o taquicardia, no son datos predictivos para un estudio angiográfico positivo.
En la siguiente comunicación, seguiré con mas datos útiles que se obtienen con la arteriografía abdominal.


