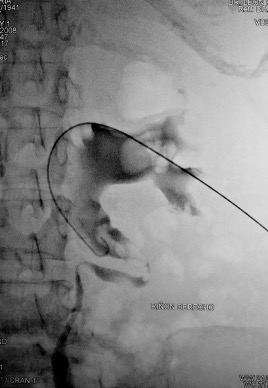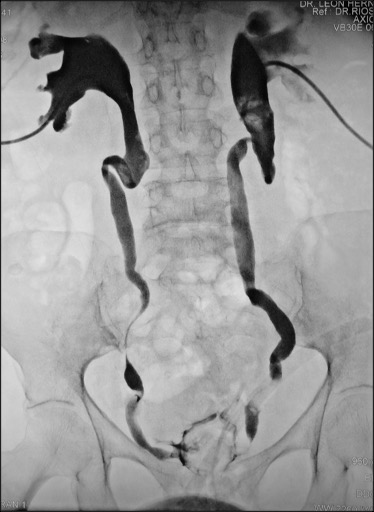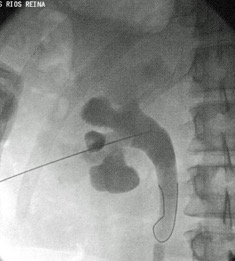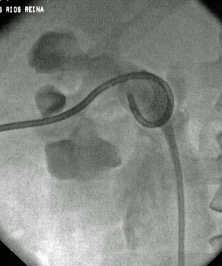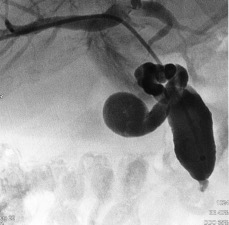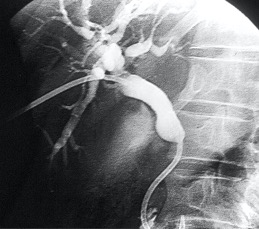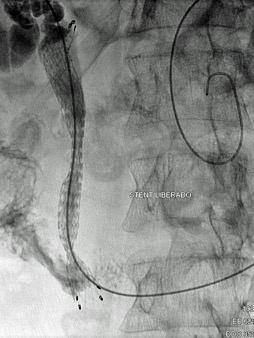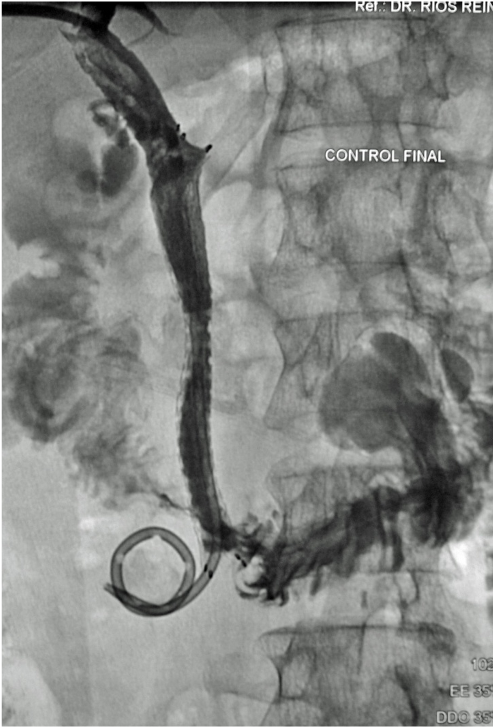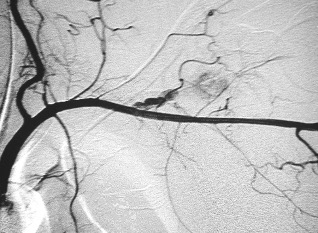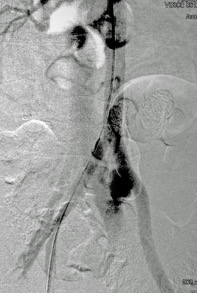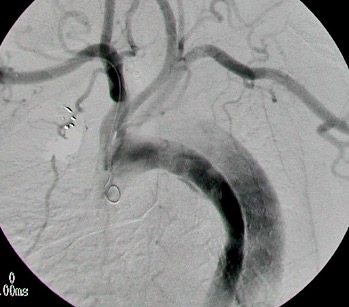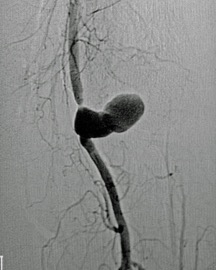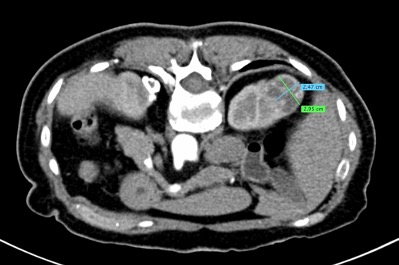
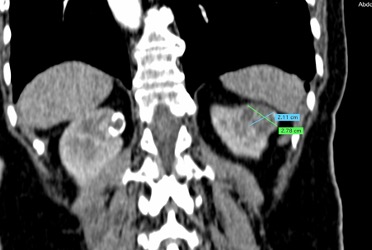
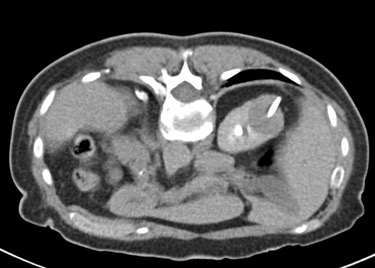
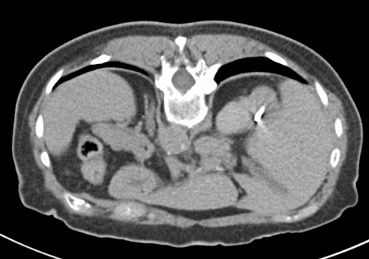
Uno de los principios de la Radiología Intervencionista es realizar procedimientos con mínima invasión, sean diagnósticos o curativos. Una de las patologías que se tratan y que los resultados son curativos, si es que se detecta a tiempo, son los tumores de origen renal, tanto benignos (angiomiolipomas) como malignos (cáncer renal). Obviamente, estos últimos son los que el Radiólogo Intervencionista debe de tratar con mayor premura, por la historia natural de la enfermedad.
En el año 2018, en Estados Unidos de Norteamérica, se detectaron 65 000 nuevos casos de pacientes con cáncer renal y existieron 15 000 fallecimientos por este tipo de tumor malígno. La incidencia gradualmente va en ascenso en la últimas décadas. Se ha atribuido al aumento en el uso de estudios de diagnostico por imagen seccional (tomografía computada y/o resonancia magnética) en el diagnostico de patología abdominal, ya que de manera incidental, se descubren casos de estos tumores asintomáticos, con frecuencia de bajo grado, con mejor pronostico que los casos ya sintomáticos y se encuentran lesiones localizadas, que son elegibles para potenciales terapias curativas, en lo que es conocido en medicina como etapas T1 (no mayor de 7 centímetros en sus dimensiones máximas, y solo de localización intra-renal) y/o T2 (no mayor de 10 centímetros en sus dimensiones máximas, y solo de localización intra-renal). Es decir, sin nódulos o metástasis a distancia.
De acuerdo con la Sociedad de Urología Americana, la nefrectomía parcial (procedimiento quirúrgico que extirpa solo el sitio de la lesión, siendo prácticamente la mitad del tamaño del riñón) se mantiene como electiva para paciente con tumor no central, en etapas T1a (hasta 4 centímetros) y en etapas T1b (entre 4.1 y 7 centímetros). La nefrectomía radical (extirpar todo el riñón) se sugiere como terapia curativa, para pacientes con lesiones centrales o complejas T1b y/o T2 ( mas de 7 centímetros).
De tal manera, un procedimiento de ablación guiado por imagen, que es minimamente invasivo, es considerado como una opción potencialmente curativa, para casos selectos en pacientes con clasificación T1a, de acuerdo con la Sociedad Americana de Urologia y con la Red Nacional de Conocimiento Integral del Cancer (NCCN).
Existen, no obstante, series con casos limitados de tratamiento en casos con lesiones mayores, en la bibliografía medica, sobretodo en clasificación T1b.
Existen diversas tecnologías para ablación de estos tumores y estas son:
Radiofrecuencia
Crioablación
Micro-ondas
Electroporación irreversible
Pero…. no existe evidencia lo suficiente fuerte para mencionar que alguna es la de primera elección.
En la siguiente comunicación, explicare con detalle en que consisten estas técnicas, con sus ventajas y desventajas individuales.
Cabe mencionar, que, aunque esta comunicación va dirigida a tumores de riñón, estos procedimientos de la Radiología Intervencionista, no están limitados a este órgano, pues se utilizan en tumores de hígado, de pulmón, de hueso, de mama, de páncreas, de ubicación en grupos de ganglios linfáticos, y se esta iniciando en tiroides. Obviamente, todos y cada uno de ellos tienen sus indicaciones, así como sus beneficios, sus riesgos y sus francas contraindicaciones, que iré mencionando también.