En esta comunicación, continuaré con el abordaje en el diagnostico de lesiones vasculares graves originadas por trauma severo en extremidades superiores e inferiores, así como en cuello y quienes son candidatos a procedimientos de radiología intervencionista para su reparación.
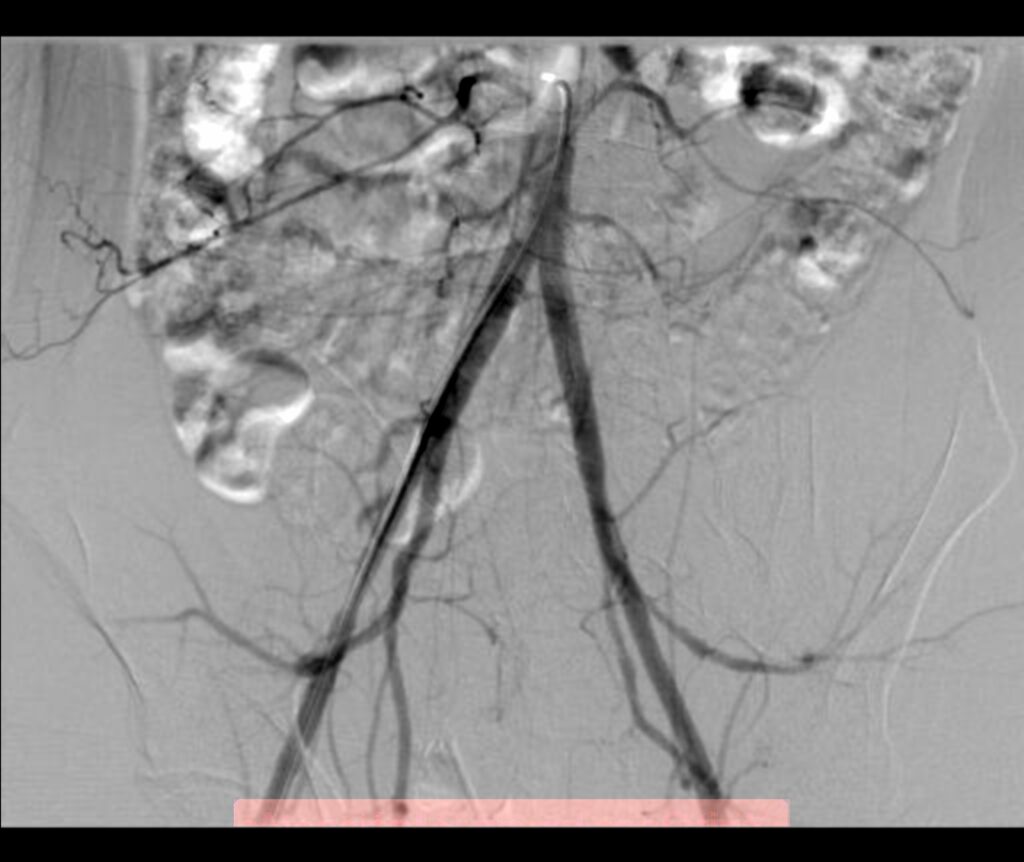
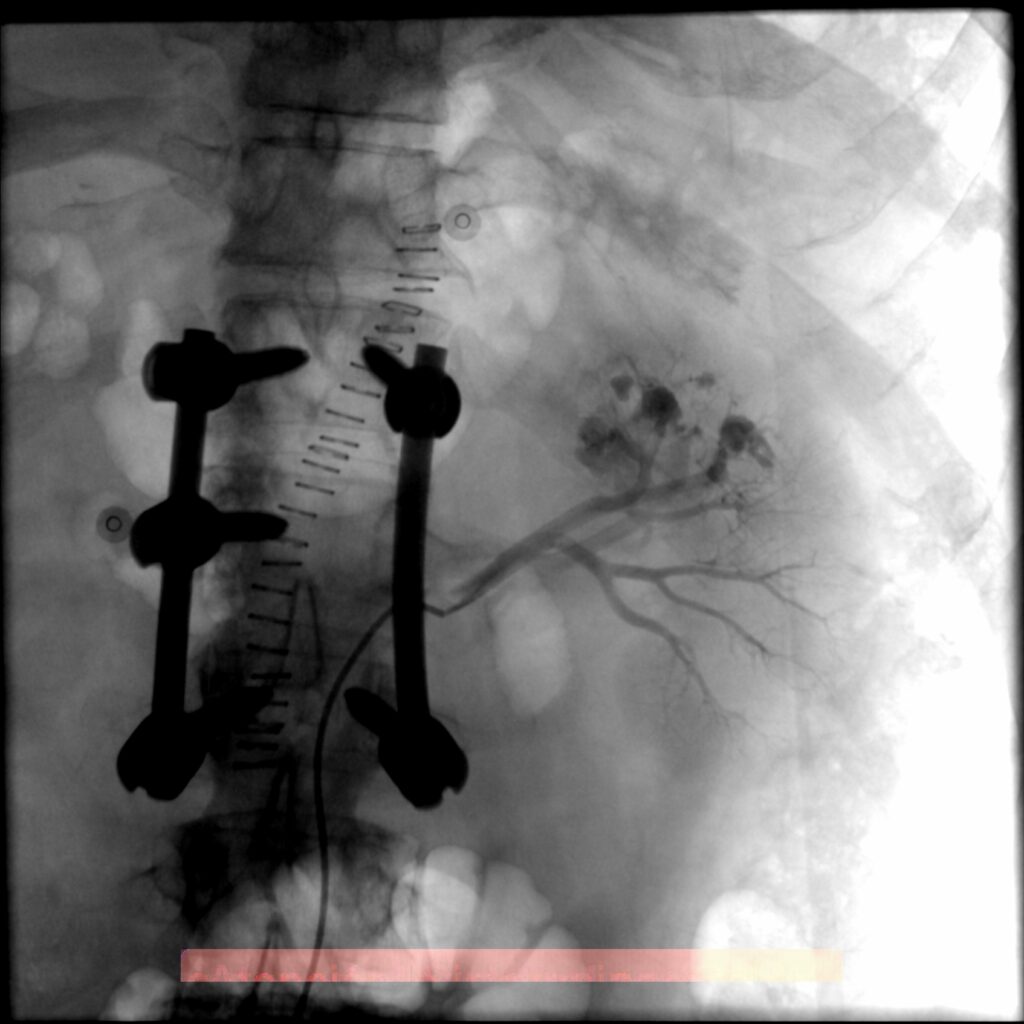
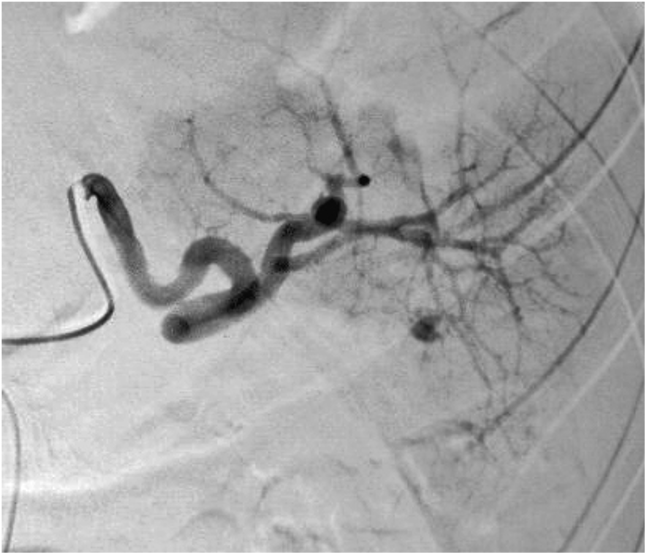
La arteria periférica más frecuentemente comprometida en trauma es la arteria femoral superficial, que se encuentra en la cara interna de ambos muslos. Cuando además, existe una lesión ósea que requiere tratamiento quirurgico y fijaciones con material de osteosíntesis agregado a una lesión vascular, esta sera fácilmente tratable por vía endovascular, con lo cual se realiza una eficiente transición desde la terapia vascular a terapia traumatológica. En estos casos se colocan endoprotesis, recubiertas por material utilizado en los injertos quirugicos, resolviendo así la fuga de sangre, sin tener que intervenir de manera abierta y solucionar el problema del femur.
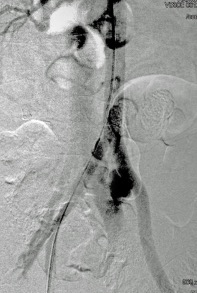
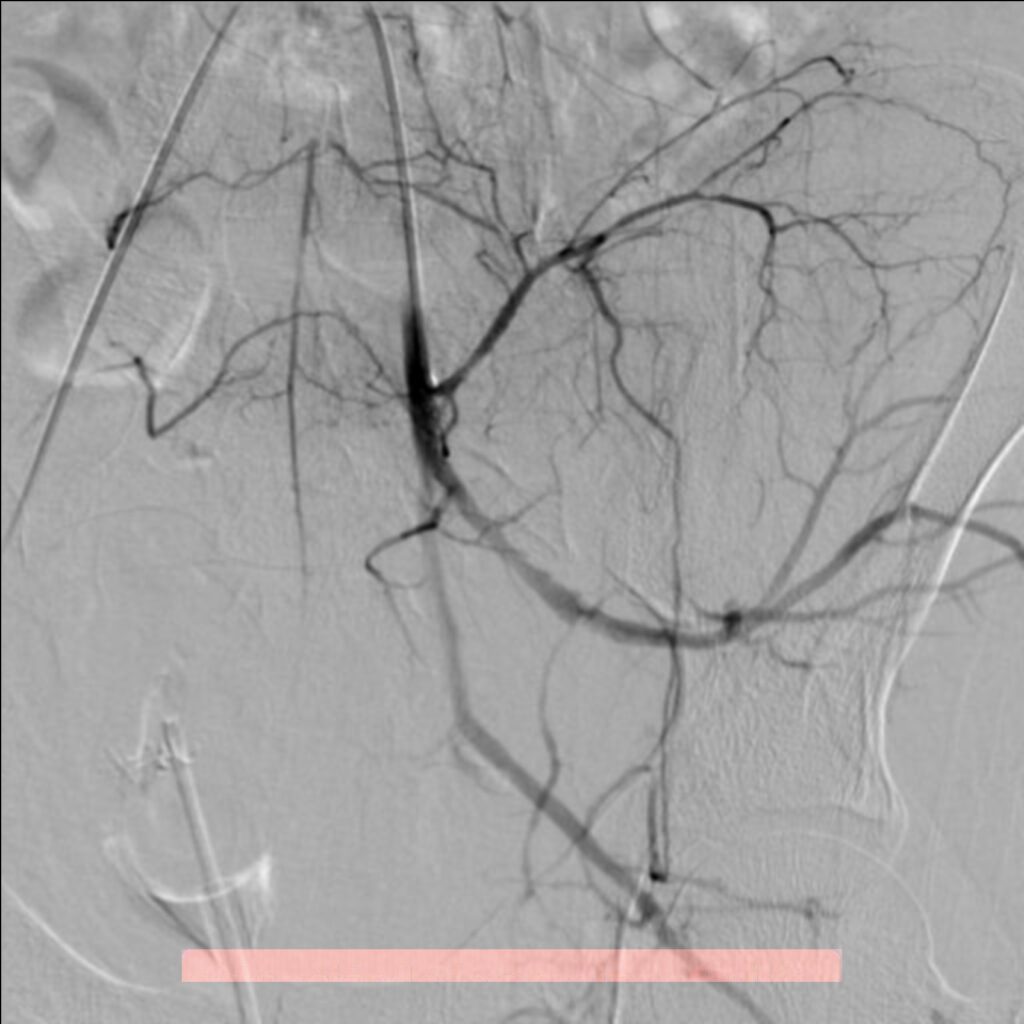
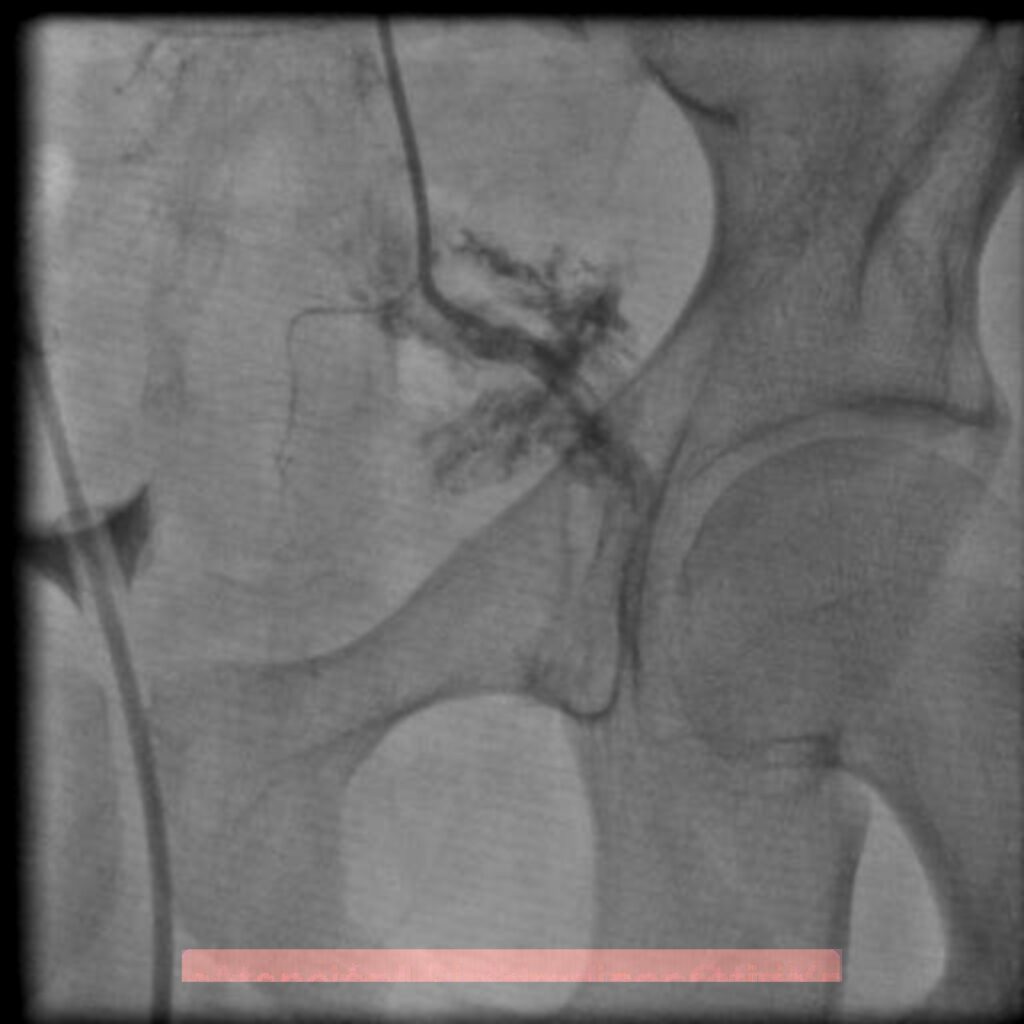
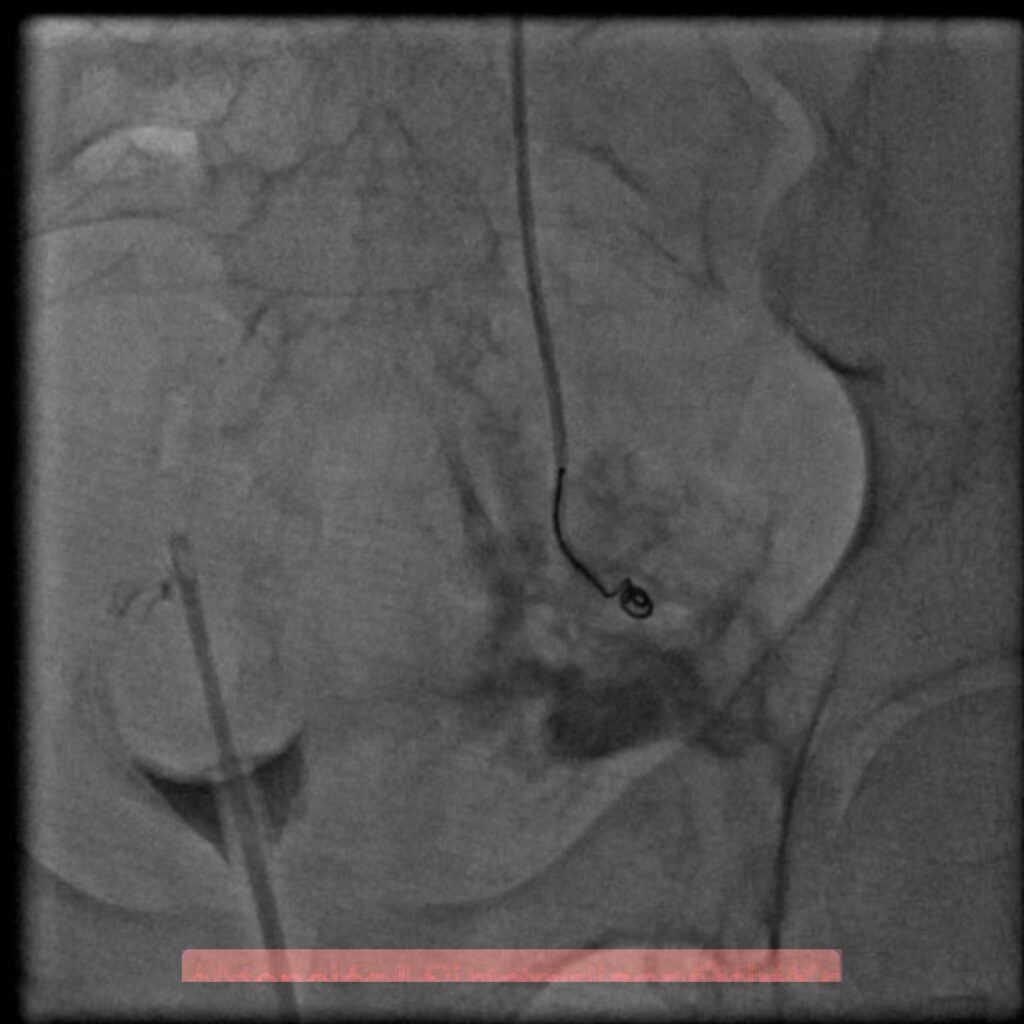
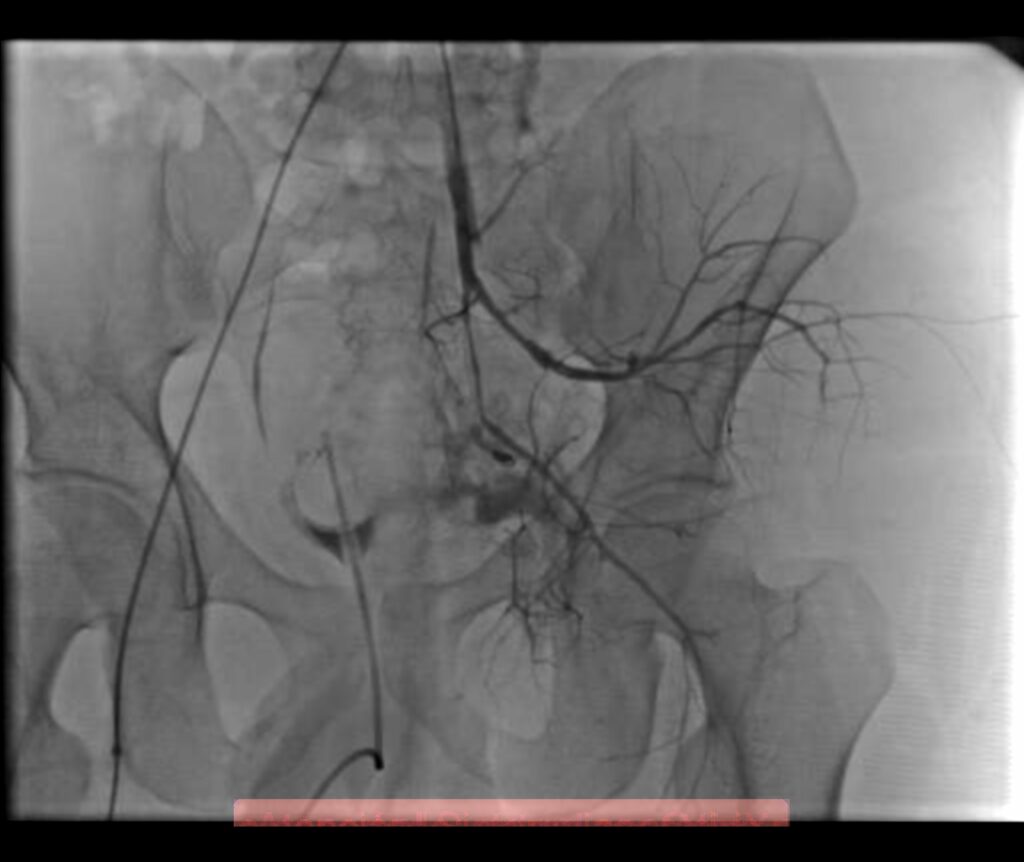
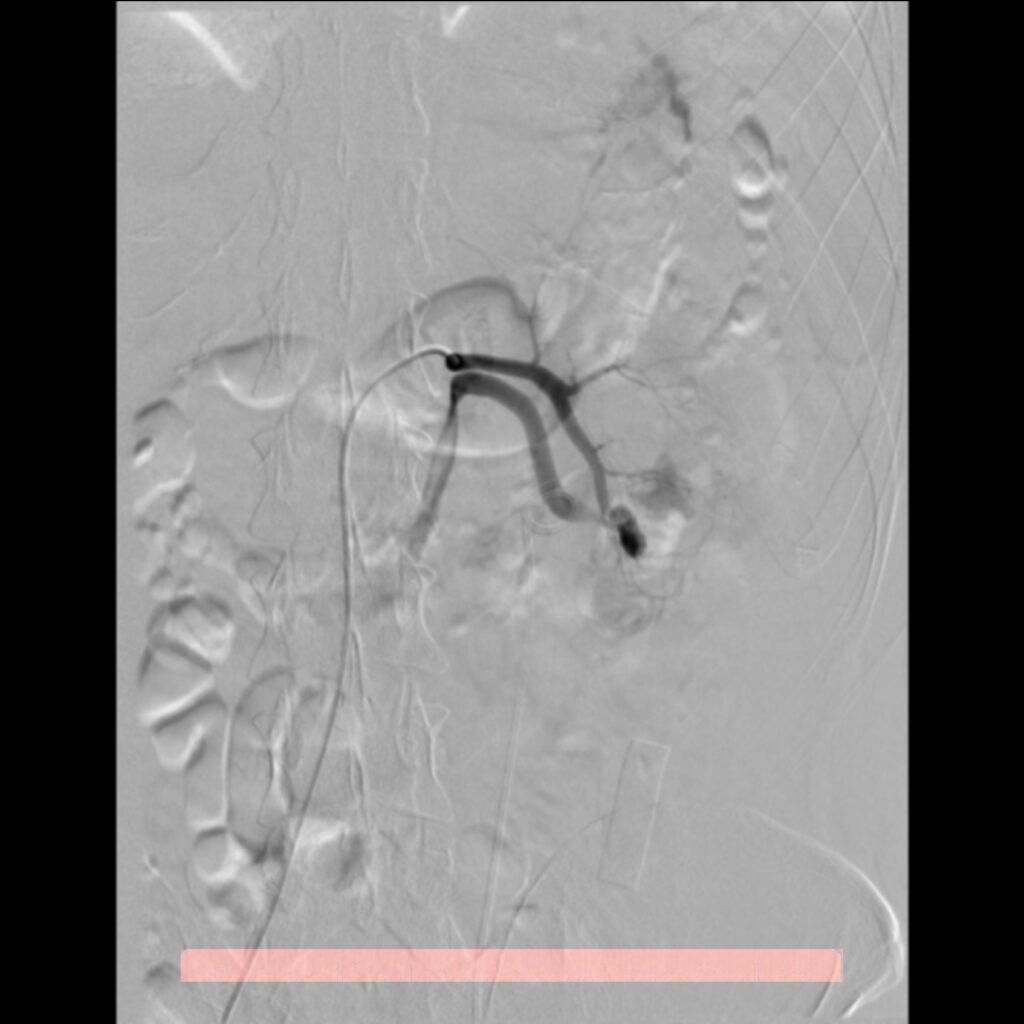
El compromiso de la arteria ilíaca, en la pelvis, ha reportado una mortalidad hasta del 40% de los casos, por lo que la terapia endovascular es de primer elección, basado en el difícil acceso quirúrgico que representa solucionar este tipo de lersioner. Con esto se evita exposición quirúrgica de hematomas retroperitoneales que pueden ser propensos a hemorragia incontrolable y a lesiones iatrogénicas de uréter y venas ilíacas. Este es una de las lesiones que con la radiología intervencionista, se pueden solucionar rapidamente, reduciendo significativamente las complicaciones y los fallecimientos.
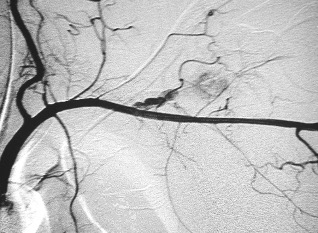
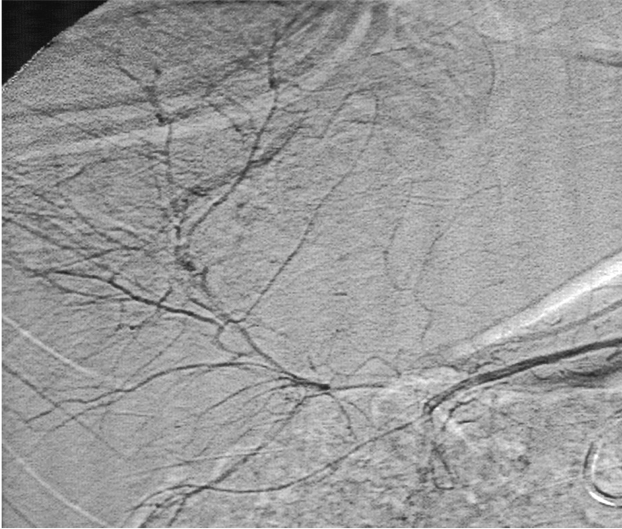
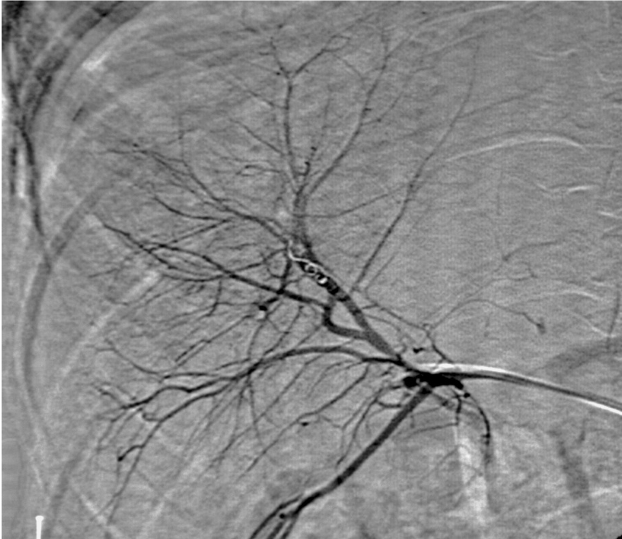
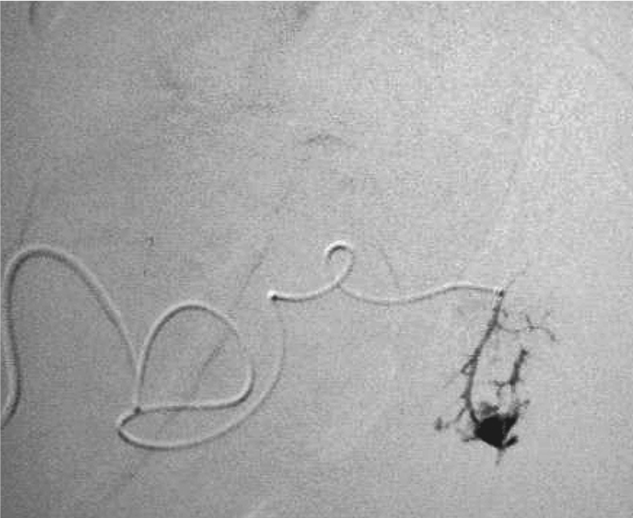
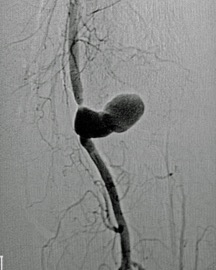
La arteria poplítea, que es la que se localiza en la región posterior de la rodilla, en un hueco anatomico con el mismo nombre, es igualmente de difícil acceso ya que requiere de una extensa disección, por la cara interna y posterior de la extremidad con un riesgo presente de lesión de venas, nervios, asi como la desinserción de músculo y tendones. El desarrollo de nuevos dispositivos endovasculares como stent cubiertos ya mencionados, con bajo riesgo de fractura y trombosis ha abierto la oportunidad del tratamiento endovascular en este territorio.
Las lesiones arteriales en la pierna, por debajo de la rodilla, con falta de irrigación arterial distal se reparan generalmente por vía quirúrgica, mediante la realización de bypass a una de las arterias tibiales. En caso de hemorragia es preferible el acceso directo quirúrgico pudiendo ligarse la arteria, siempre que el paciente tenga permeable hasta el pie una de las arterias tibiales. En este territorio vascular, la utilidad real de los procedimientos de radiolgía intervencionista en trauma severo, se encuentra limitada, a diferencia de otras enfermedades n o traumaticas.
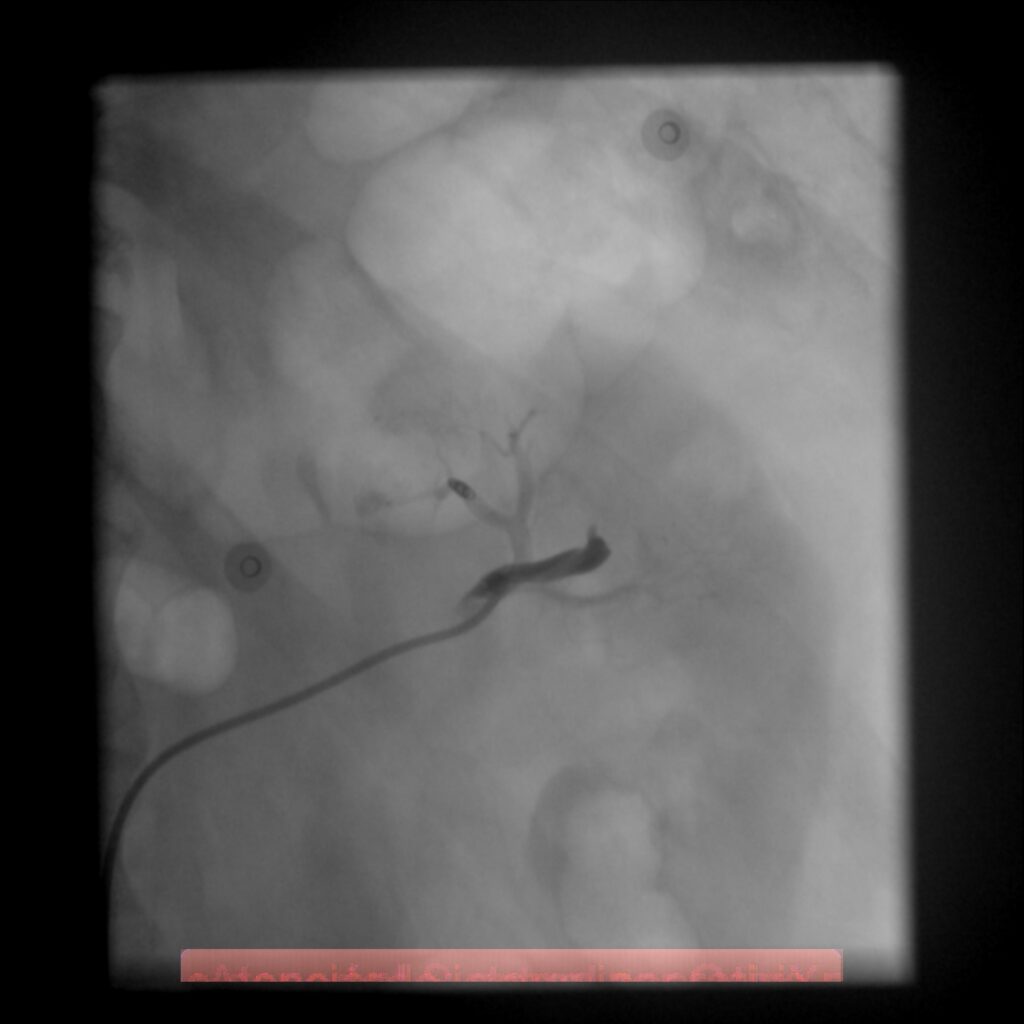
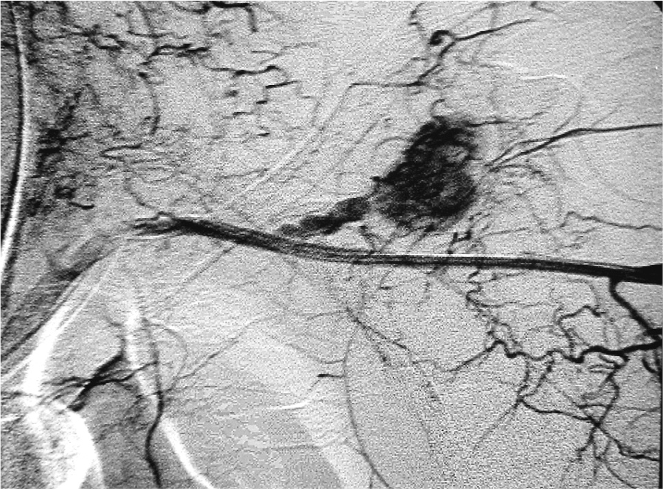
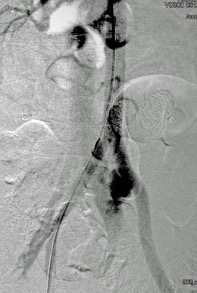
La intervención quirúrgica de los vasos axilares y subclavios es desafiante y temida por las potenciales lesiones iatrogénicas de estructuras neurovasculares, perdidas sanguíneas y tiempo operatorio prolongado. El acceso a estas lesiones por radiología intervencionisdta, por vía endovascular puede disminuir la morbilidad asociada a la exposición quirúrgica. El acceso se puede realizar ya sea a través del acceso femoral, como también a través de un acceso retrogrado por vía humeral. El manejo endovascular por radiología intervencionista ha mostrado una reducción significante en tiempo quirúrgico y perdida sanguínea al compararlos con lesiones similares tratadas en forma clásica.
También existe la posibilidad de manejo hibrido de las lesiones de las arterias axilar y/o subclavias, en la cuales las los procedimeintos percutaneos endovasculares sirve como apoyo, ocluyendo con balón el vaso lesionado como control proximal mientras se realiza la exposición quirúrgica y la reparación de la lesión.
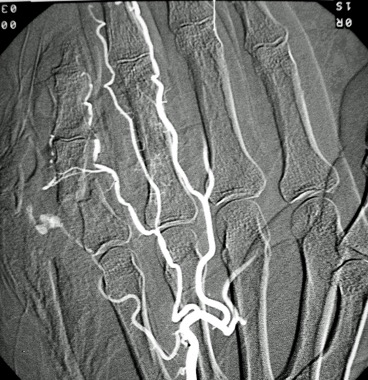
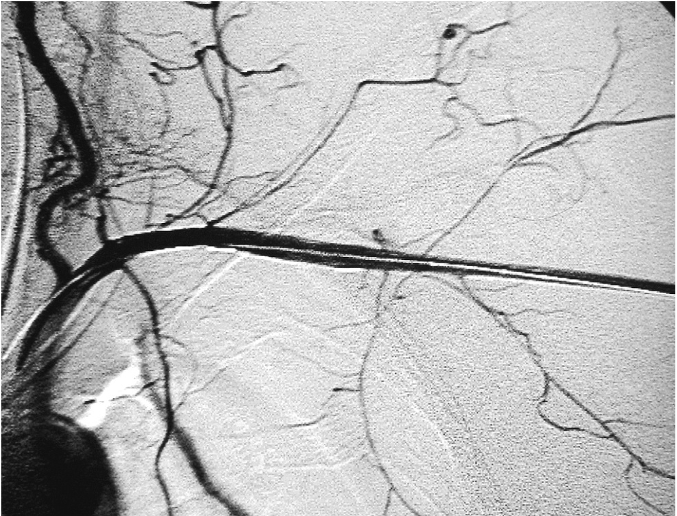
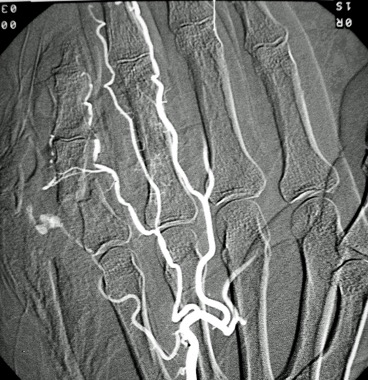
Las lesiones en las arterias del brazo y porción proximal del antebrazo, se pueden llegar a tratar tambien con el empleo de endoprotesis cubiertas, pero se debe de individualizar cada caso, ya que son arterias de calibre reducido, existiendo la posibilidad de condicionar complicaciones no deseadas como son las trombosis o la oclusión total de la región manejada. De tal manera, que siempre se debe de valorar en forma conjunta con el cirujano de trauma y vascular para elegir el mejor procedimiento para la reparación de la o las lesiones vasculares existentes, sin llegar a causar lesiones que no existian.
Lesiones de la arteria carótida y/o vertebral tienen alto riesgo de morbimortalidad neurológica. El trauma cerrado de estas arterias presenta un 20% a 40% de mortalidad y 40% a 80% de accidente vascular si no se trata con anticoagulación. Las lesiones penetrantes tienen una mortalidad del 31% y riesgo de accidente vascular del 23%. Dado estas dramáticas estadísticas se requiere de una estrategia de manejo más agresivo si se compara con lesiones de otros territorios. La mayoría de los traumas cerrados se maneja con anticoagulación siempre que no haya contraindicación para aquello.
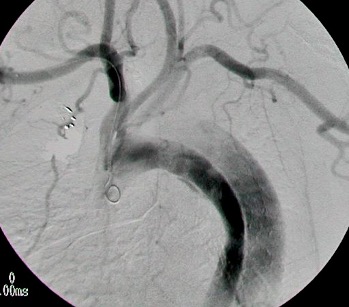
Respecto de las heridas penetrantes de cuello, se divide en 3 zonas horizontales. La zona 1 se extiende desde el borde superior del esternón hasta la laringe. En esta zona nos encontramos con estructuras vasculares importantes como los vasos subclavios y braquiocefálicos. El acceso quirúrgico y control de ellos es muy difícil, por esta razón, estas lesiones idealmente debieran ser evaluadas con tomografía computada para planificar su tratamiento, el cual debiera ser siempre por radiologia intervcencionista endovascular. La zona 2 se extiende desde la laringe hasta el ángulo de la mandíbula. Los vasos de esta zona son relativamente fáciles de acceder, por lo que la cirugía convencional es de regla. La zona 3 se extiende desde el ángulo de la mandíbula hasta la base del cráneo y es una zona de muy difícil exposición vascular por lo que igualmente se debe considerar el tratamiento endovascular, por radiología intervencionista.
El tratamiento endovascular de los vasos del cuello tiene unas consideraciones específicas a tomar en cuenta. La anticoagulación durante el procedimiento es esencial y se debe estar seguro que el paciente no tiene contraindicación de anticoagulación antes de comenzar el procedimiento. El uso de dispositivos de protección cerebral se debe considerar en situaciones donde existen trombos, por lo que es importante que el radiologo intervencionista tenga experiencia en manejo de vasos carotideos y vertebrales, asi como el manejo de sistemas de protección cerebral.
Continuaré con la descripción de los diferentes procedimientos para la resolución de lesiones de grandes vasos en tórax y abdomen en trauma severo por radiología intervencionista.