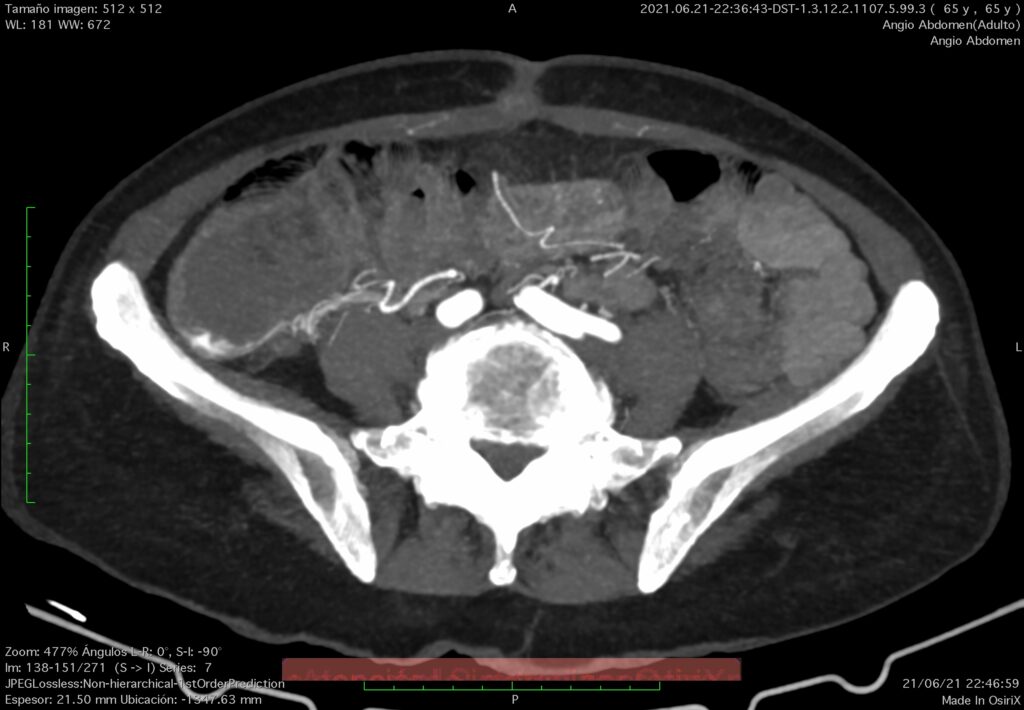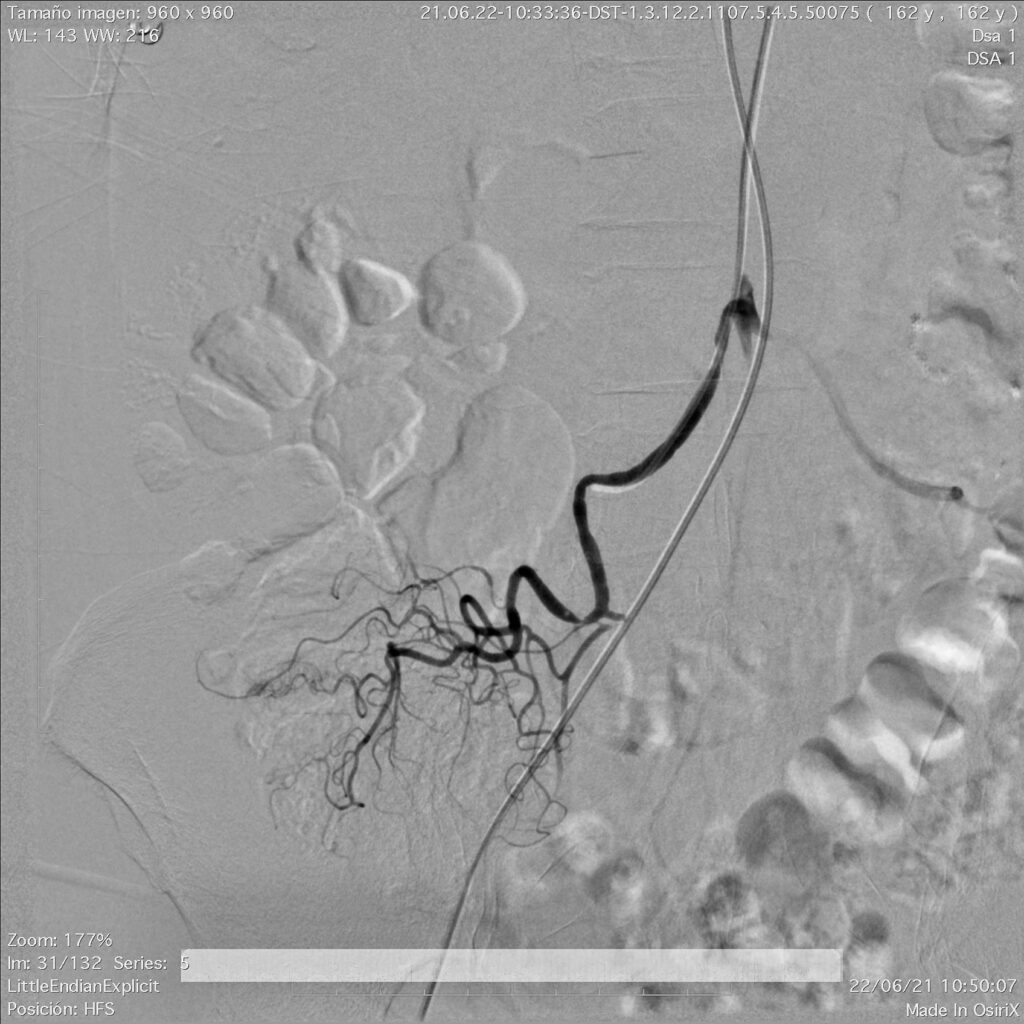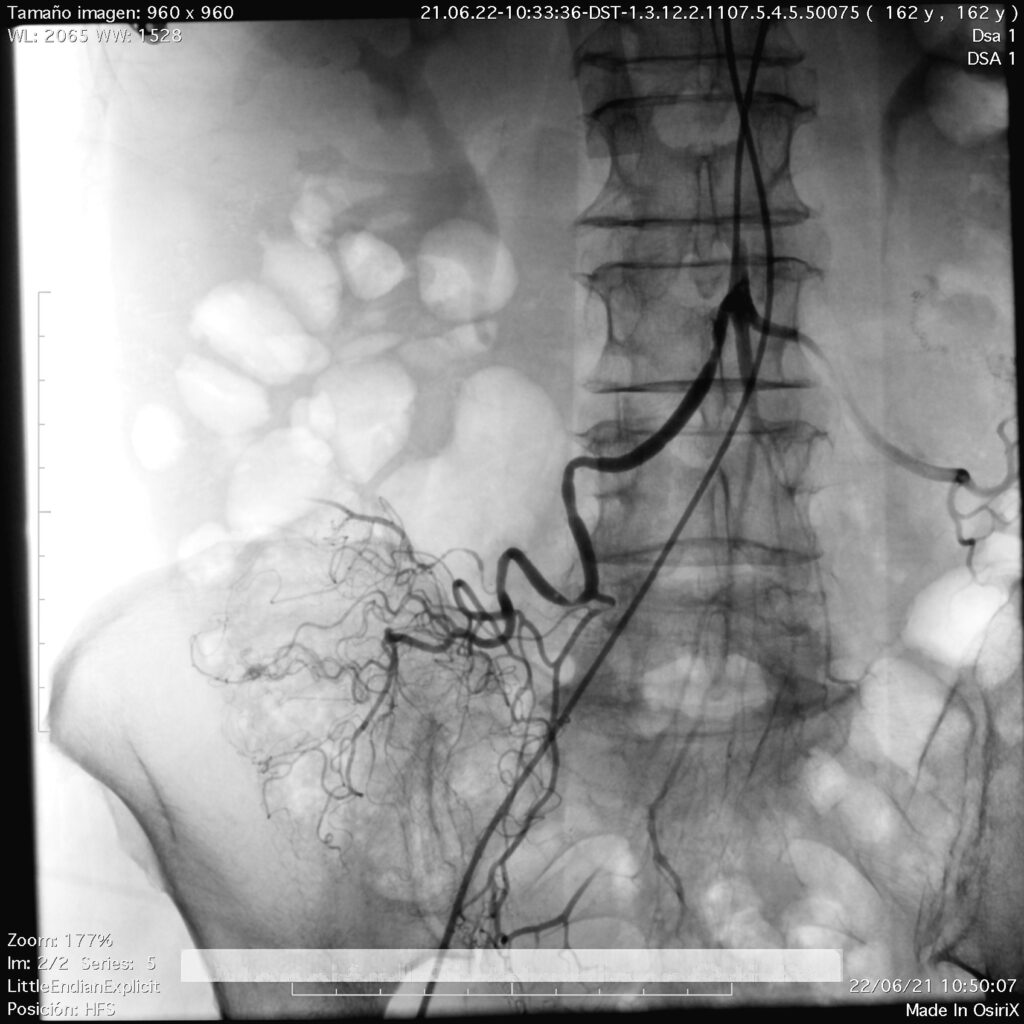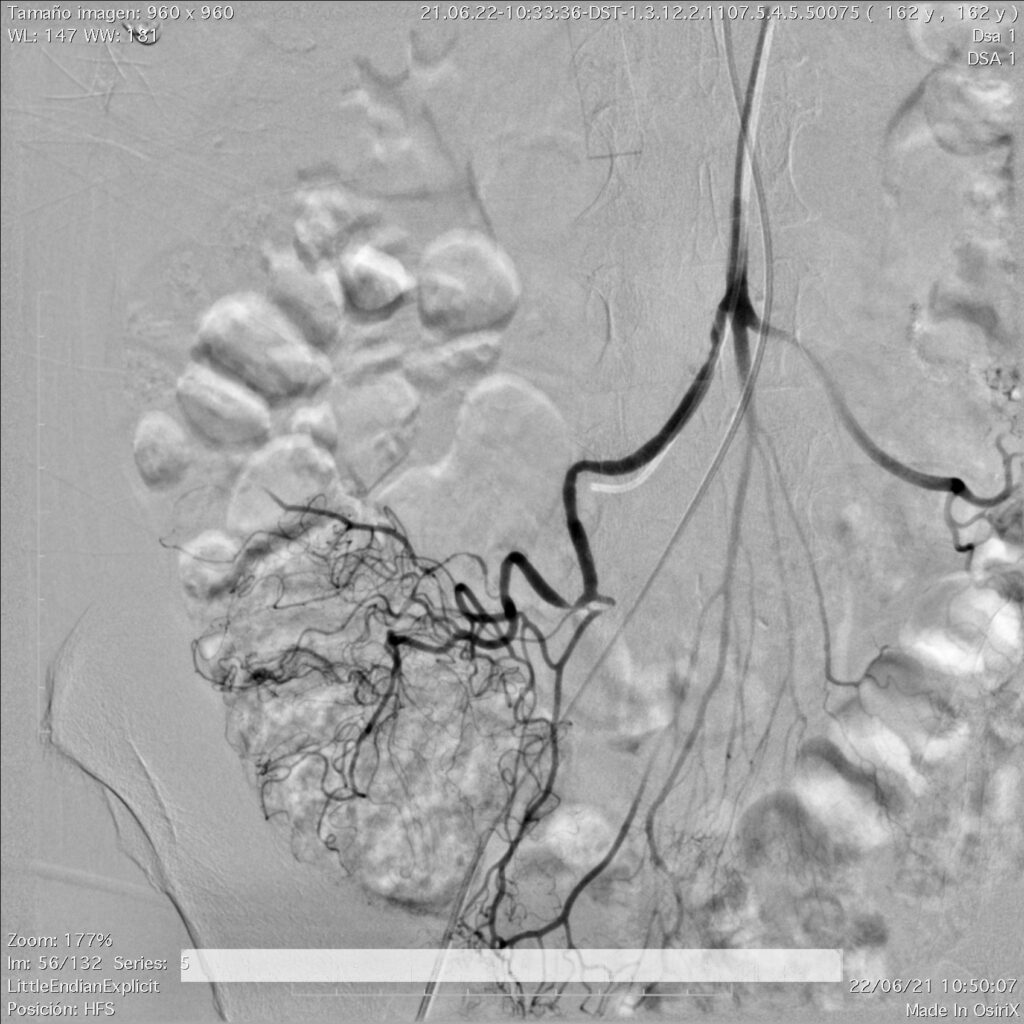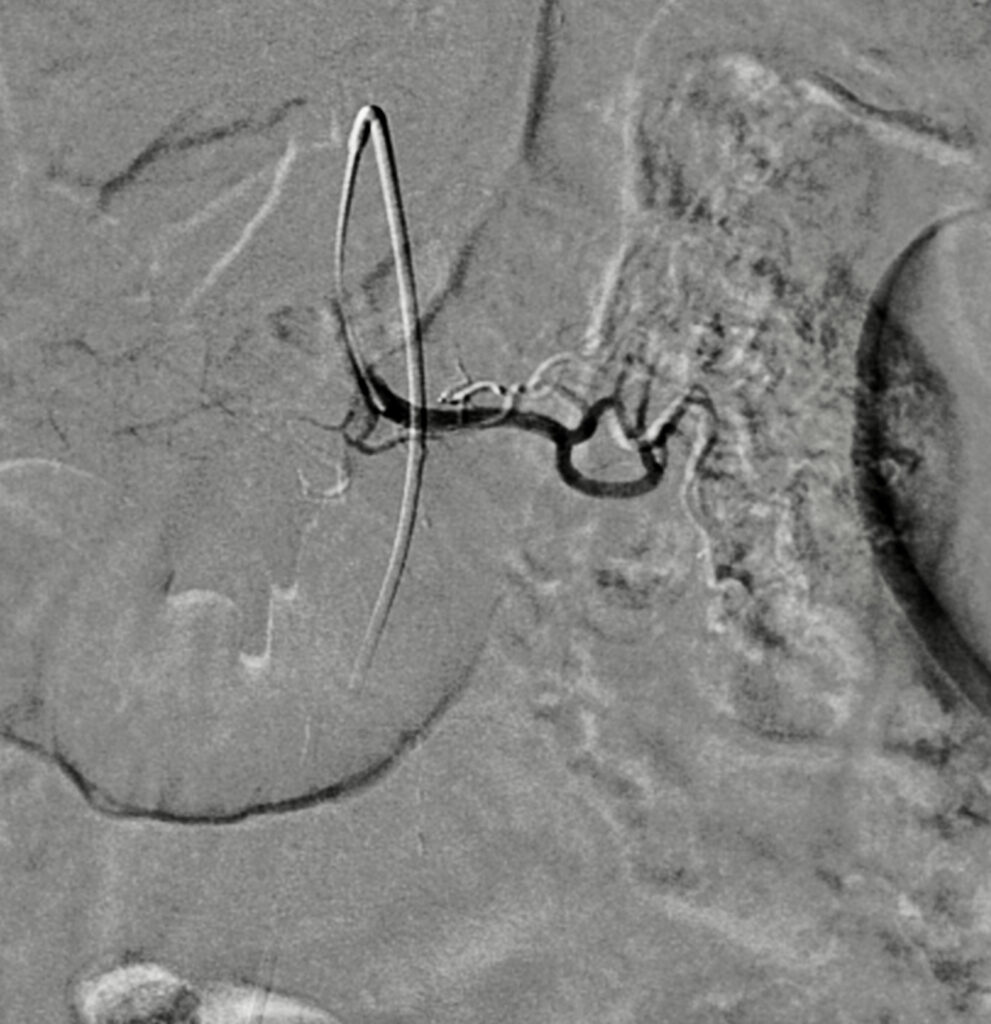
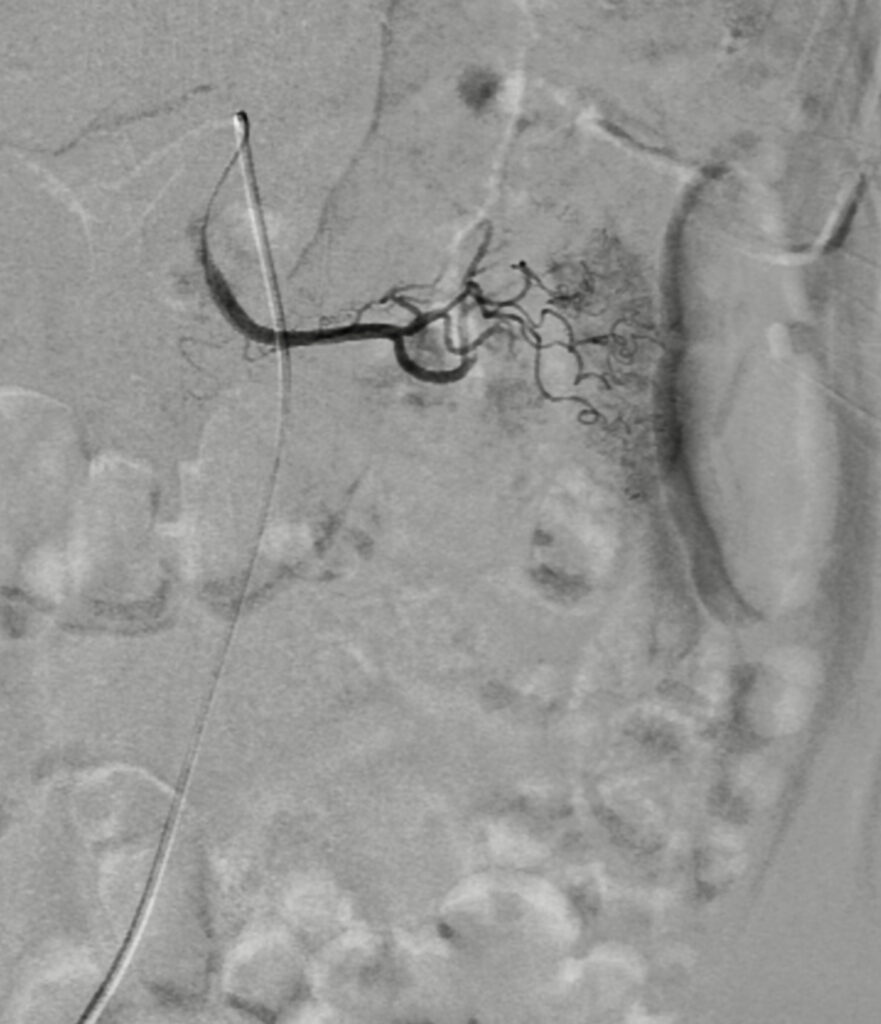
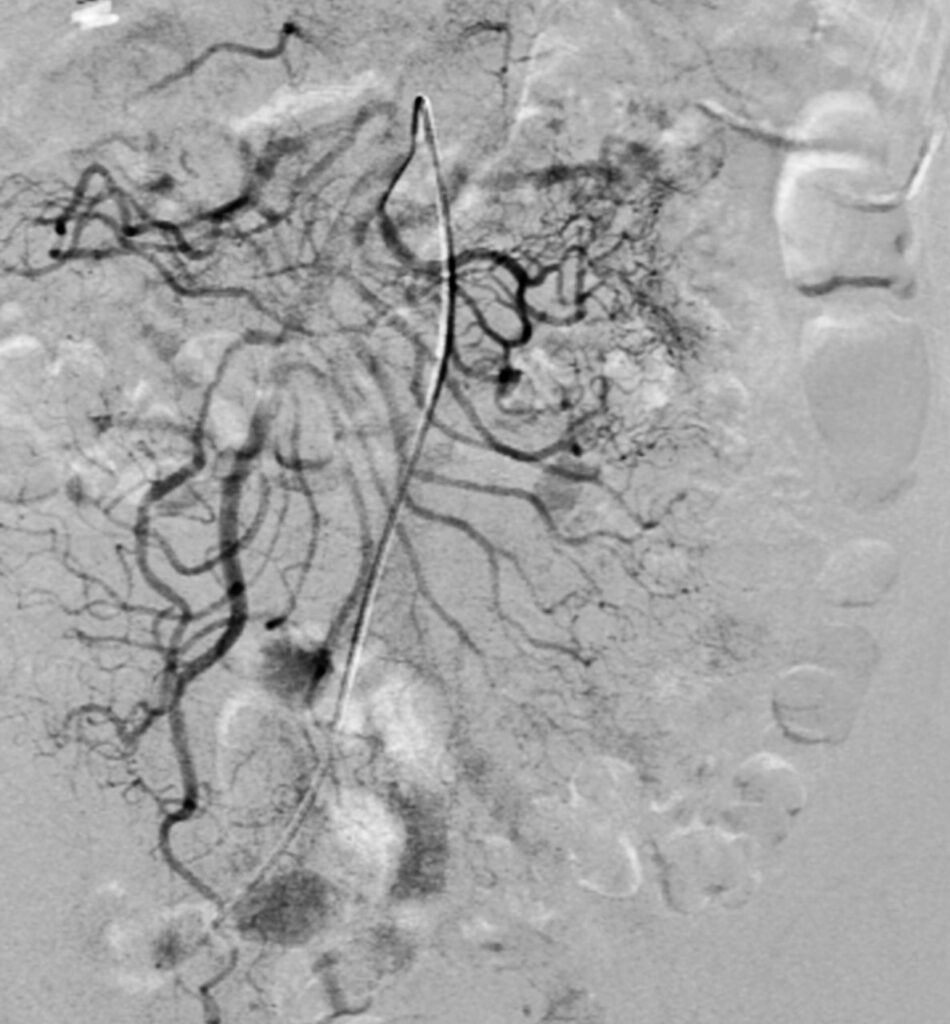
En esta comunicación, les comentaré la utilidad del empleo de la tomografía computada, en el diagnóstico del sitio y origen de hemorragia de tubo digestivo.
Los recientes avances en la tecnología de los equipos de tomografía computarizada han permitido cortes más delgados y más rápidos, más distancia anatómica total estudiada y mejor reconstrucción multiplanar de las imágenes; esto ha condicionado que el papel diagnóstico de la angiografía por tomografía computada abdominal, conocida como AngioTAC abdominal, se haya expandido y se emplee en diversos procesos patológicos.
En un inicio, esta técnica se describió por el Dr. Kuhle en el año 2004 y se llevo a cabo como investigación en puercos para detectar la velocidad menor de fuga de sangre detectable por este procedimiento, el cual fue de 0.3 mL/min o menos, siendo una cifra por debajo del descrito para la detección por angiografía selectiva.
Tew y colaboradores en 2004 describieron el uso de tomógrafo con 4 filas de detectores en la evaluación de hemorragia aguda de tubo digestivo bajo en 13 pacientes consecutivos y no reportaron resultados falsos-positivos, ni falsos-negativos. Yoon y su grupo en 2006 emplearon un equipo similar en 26 pacientes con sangrado significante, pues presentaban hipotensión sistémica con cifras de sistólicas por debajo de 90 mmHg o por haberles tenido que transfundir con por lo menos cuatro paquetes de concentrado eritrocitario en un periodo de 24 horas; su estudio demostró localización total, basándose en la sensibilidad (90.9%), especificidad (99%), exactitud (97.6%), valor predictivo positivo (95%) y valor predictivo negativo (98%).
El diagnóstico de sangrado activo por este método se realiza al identificar una imagen hiperdensa por el contraste extravasado dentro de la luz intestinal. Se puede demostrar cómo una imagen lineal, descrita como un “chorro de jet”, en espiral, elíptico o en depósito localizado, puede llenar por completo la luz del intestino, identificándose muy densa el asa. Se deben de realizar cortes simples y contrastados para poder identificar la existencia de cambios en las densidades referidas, ya que si sólo se hace una de las fases, el diagnóstico llega a ser no concluyente, por falta de comparación. De esta manera, diferencias medidas en estudio simple y en estudio contrastado de un sitio sospechoso de lesión vascular por arriba de 90 unidades Hounsfield hace el diagnóstico certero de sangrado activo; donde existe dificultad para identificar con precisión estos cambios es en hemorragias de poca cantidad o cuando la fuga simula un “chorro de jet”, pues la densidad puede no cambiar significativamente. Se debe de analizar con detenimiento todo el estudio tomográfico realizado, sobre todo para distinguir entre extravasación intraluminal del contraste con reforzamiento de la pared del asa, pues adquiere valores de densidad alta, especialmente cuando está colapsada o inflamada.
La obtención temprana y rápida de datos, está convirtiendo en muchos centros de concentración, a la AngioTAC abdominal como el estudio de elección inicial en todos los pacientes con dificultad en la localización del sangrado de tubo digestivo, y se deja a la arteriografía selectiva cuando no se detecta origen y posible causa, o en los pacientes muy inestables con datos de hemorragia masiva y severa, o cuando ya se detecto por este medio diagnóstico y se va a realizar un procedimiento terapéutico por radiología intervencionista, como es la embolización, que ya comente con anterioridad.
Otra utilidad referida es en la evaluación preoperatoria, ya que puede demostrar de manera anatómica la distribución de los vasos y la presencia de variante); la localización del sitio de sangrado, irrigación arterial y drenaje venoso son muy útiles para la planeación quirúrgica o de intervencionismo radiológico. Con esto se pueden llegar a reducir el número de imágenes de angiografías digitales, se realiza el cateterismo rápido de vasos sangrantes identificados por este procedimiento y que son candidatos a procedimientos intervencionistas, se reduce la cantidad de contraste durante el estudio angiográfico y se reduce el tiempo de realización. De manera asociada, se reduce la dosis de radiación, tanto para el paciente como para el grupo médico y paramédico dentro de la sala de angiografía.
En la siguiente comunicación, continuare comentando las bondades de este procedimiento de diagnóstico por imagen, en este tipo de pacientes.