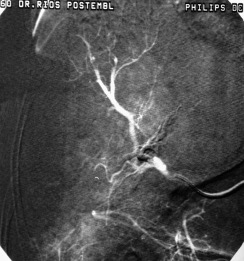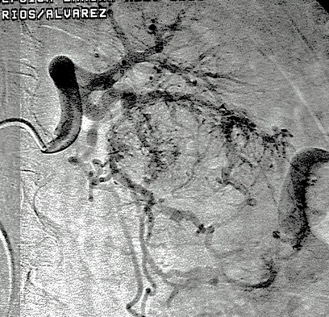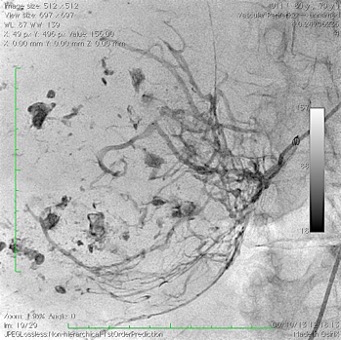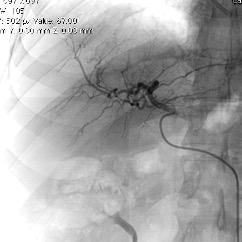
En esta comunicación, explicare en que consisten estas técnicas de ablación, con sus ventajas y desventajas de manera particular.
1.- Ablación por Radiofrecuencia
Ventajas: Tratamiento bien evaluado, modo multipolar aumenta el volumen y es predecible el margen de la zona de ablación.
Restricciones: Daño por temperatura en estructuras adyacentes y el efecto de disipación de calor a vasos sanguíneos vecinos (La ablación por radiofrecuencia multipolar es menos sensible a este efecto).
2.- Ablación por Micro-Ondas
Ventajas: Temperatura más alta y más rápida comparada con radiofrecuencia y la disipación de calor es menor que en la radiofrecuencia.
Restricciones: Confiabilidad reducida en el punto establecido para la cantidad de energía a depositar.
3.-Crioablación
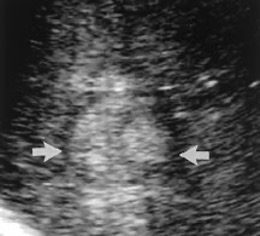
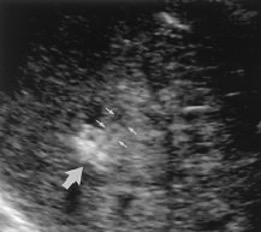
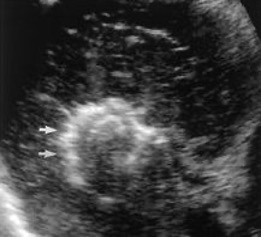
Ventajas: Fácil de monitorizar con las imágenes la progresión de la “bola de hielo” ya que se va observando ésta, por imágenes de ultrasonido de manera directa o por cortes de tomografía computada.
Restricciones: En los primeros equipos, presencia de criochoque, que es una caída brusca de la temperatura, sobretodo por los gases utilizados. En los últimos equipos, con tecnología avanzada, este problema ya no se da. Otras restricciones son las aplicaciones clínicas limitadas, usándose en riñón, hueso, mama, y en ocasiones en hígado y pulmón.
4.- Electroporación Irreversible
Ventajas: Riesgo limitado de lesión térmica de estructuras vecinas, poca sensibilidad al efecto de disipación de calor y ventajas sobre la radiofrecuencia, pues se predicen márgenes del tejido afectado
Restricciones: Aun solo hay datos preliminares y se debe de realizar directamente en el órgano por tratar, en quirófano por exposición directa. Ha tenido éxitos iniciales en el tratamiento de tumores pancreáticos.
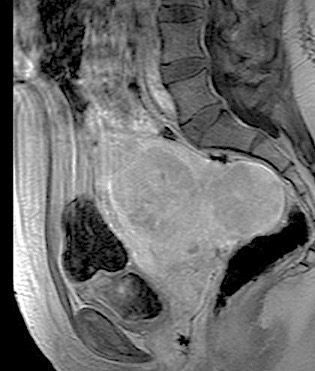
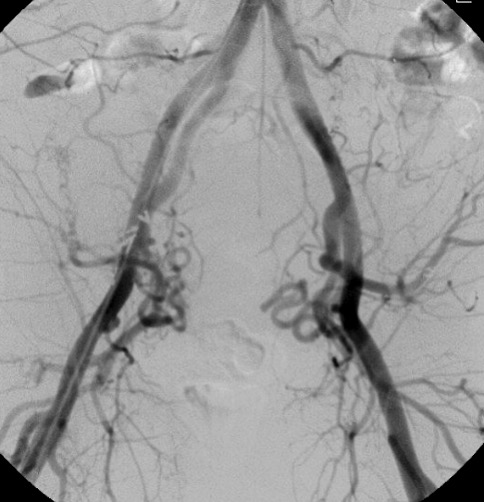
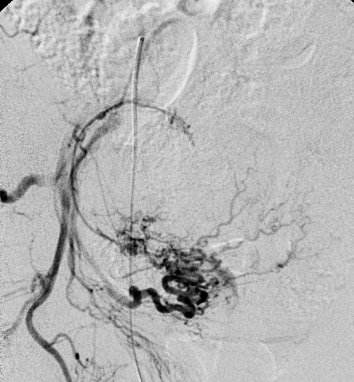
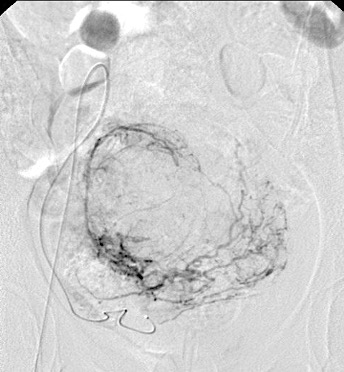
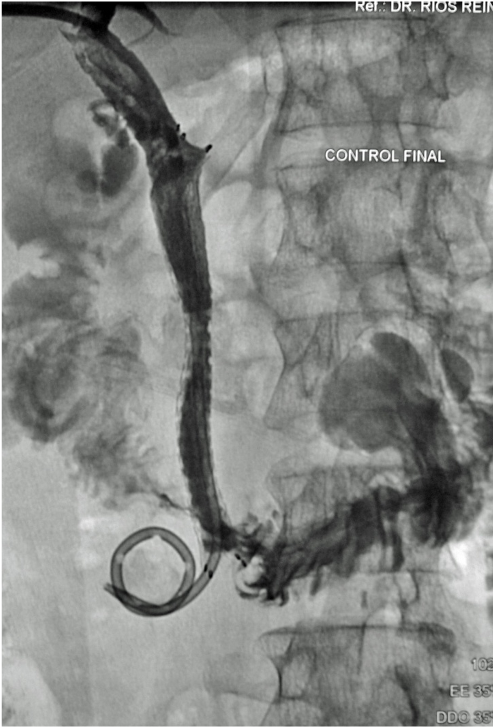
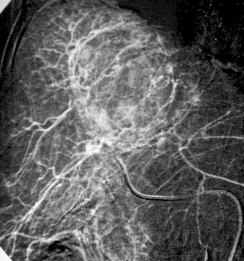
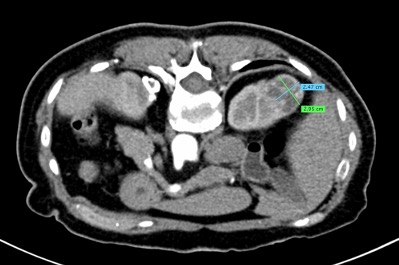
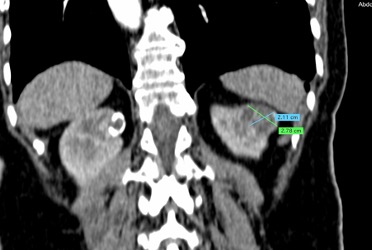
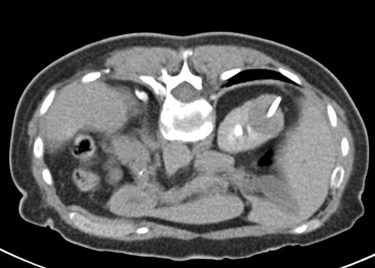
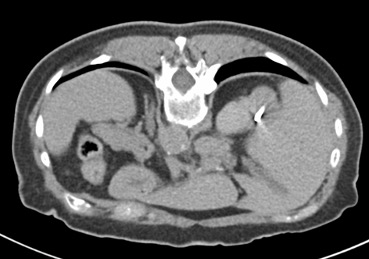
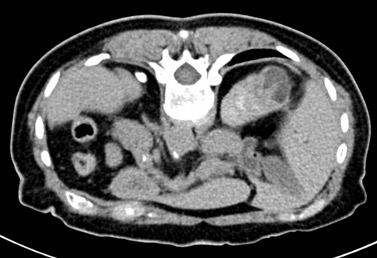
Regresando específicamente al tratamiento de tumores renales por cualquier procedimiento de ablación, se va a conservar un gran porcentaje de la función renal, tienen un bajo rango de complicaciones y reduce los gastos totales si se compara con procedimiento quirúrgico tradicional. Por supuesto, que la selección del paciente a tratar debe de estar muy bien protocolizada, de tal manera que, por las ventajas referidas, la Radiología Intervencionista tiene un importante papel en el tratamiento multidisciplinario de los pacientes con cáncer renal.
La crioablación en tumores renales va a actuar a partir de los siguientes mecanismos:
Daño celular directo secundario al descenso térmico, formación de cristales de hielo en espacio extracelular que condiciona hiperosmolaridad, daño de la membrana celular y congelamiento intra-celular, daño hipóxico directo por lesión vascular, por presencia de vasocontricción/vasodilatación transitoria alternadas y daño endotelial, edema y trombosis de vasos sanguíneos. La muerte celular depende de tiempo y de la temperatura, así como de los ciclos de congelamiento – descongelamiento -congelamiento, con el propósito es condicionar necrosis licuefactiva, Actualmente se utilizan argón y helio para este procedimiento.
Las indicaciones para este procedimiento son en pobres candidatos a cirugía, con tumorenT1b o T2, enfermedad renal pre-existente crónica, cirugía contraindicada, insuficiencia renal y paliativo para reducir dolor y/o hematuria.
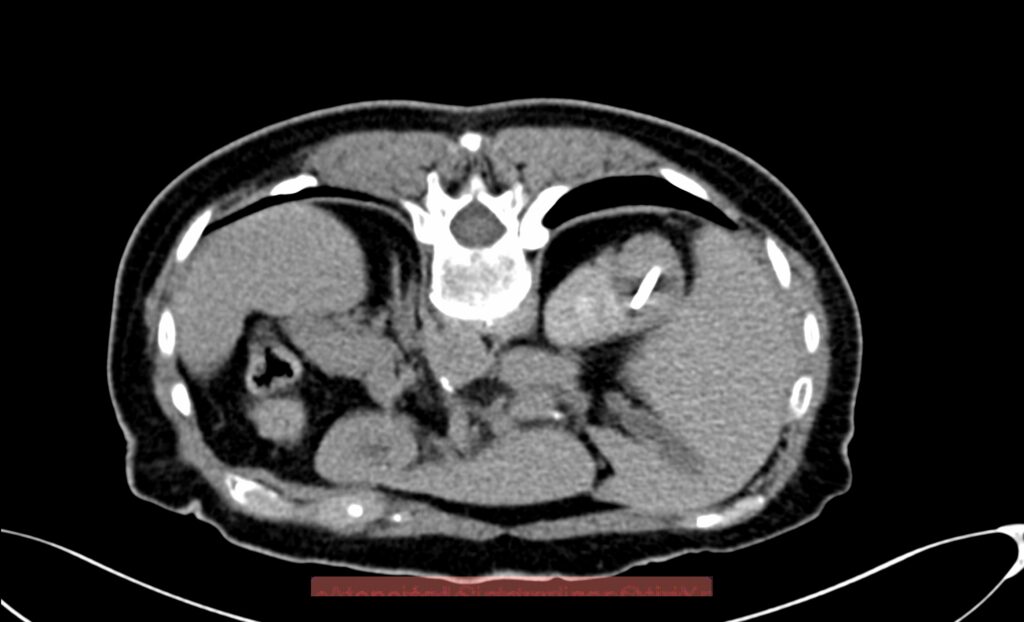
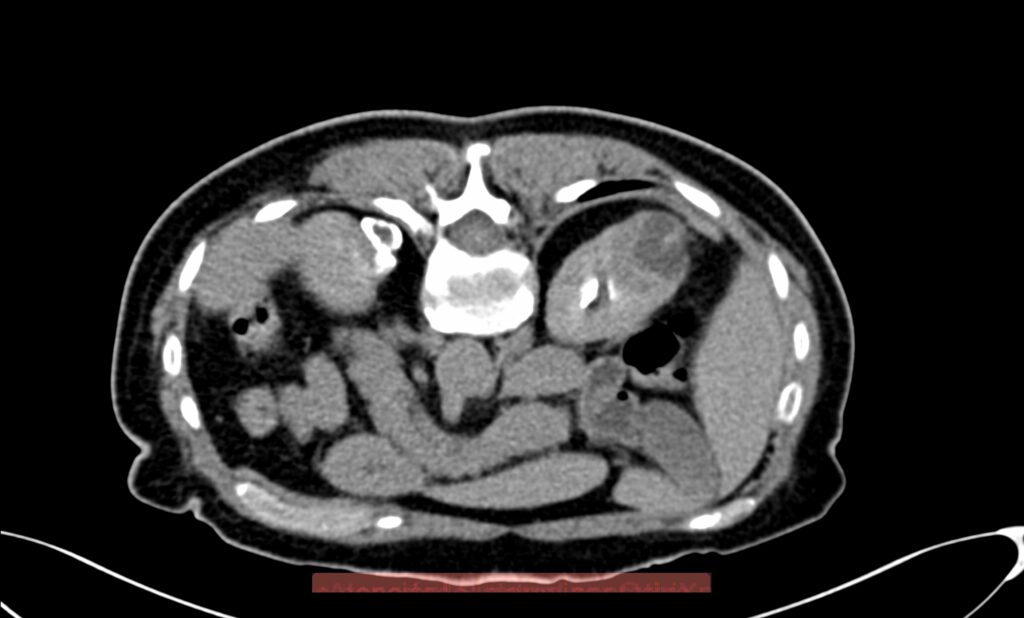
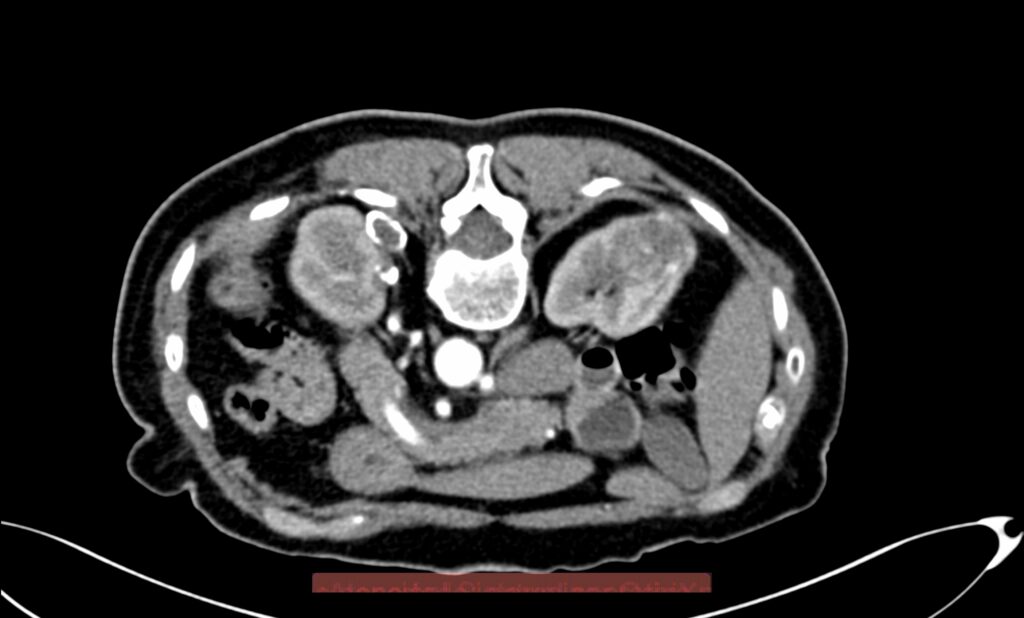
La lesión a tratar deberá ser evaluada tomando en cuenta diámetros y radios, exofítica o endofítica, cercanía a sistemas colectores y ubicación en relación a polos renales. Después del procedimiento, se dará manejo con analgésicos, estudio de control por tomografía computada a los 3 meses, y de éste, dependerán subsecuentes, pudiendo ser cada 12 meses por 5 años.
Como conclusiones se sabe que es de gran utilidad y valor, siempre y cuando sea indicada y realizada correctamente, es multidisciplinaria e interdisciplinaria, el médico tratante manda, pero debe de tener criterio amplio para aceptar los comentarios del intervencionista, que también es médico, resuelve patología, es costoso, pero reducen gastos totales al final de la cuenta y siempre debe ser realizado por grupo médico de Radiología Intervencionista con entrenamiento formal, completo y con experiencia real.